L’instabilité de la cheville
Entorses à répétition
De quoi s’agit-il ?
L’instabilité se traduit par une l’impression que la cheville se dérobe, qu’elle « lâche », que l’on ne la contrôle plus.
La cheville est une articulation considérée comme stable par sa conformation osseuse et par les renforts ligamentaires et tendino-musculaires.
La stabilité de l’articulation est assurée par des moyens actifs : les muscles fibulaires en latéral, le muscle tibial postérieur et fléchisseur de l’hallux en médial et par des moyens de stabilisation passive :le ligament latéral externe et le ligament latéral interne.
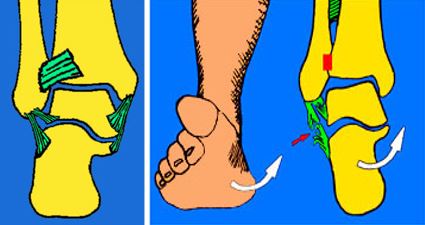
Lors d’accident d’instabilité ou entorse, il est fréquent que l’un des faisceaux ligamentaires externe soit lésé.
Lors des entorses latérales, deux faisceaux (antérieur et moyen) du ligament latéral externe vont être traumatisés : le ligament talo-fibulaire antérieur et le ligament calcanéo-fibulaire.
L’entorse de la cheville correspond à un étirement d’un ou plusieurs ligaments lors d’un mouvement forcé du pied.
Selon la gravité de la traction, il peut y avoir une simple « distension » du ligament, une « rupture complète » ou un « arrachement » de l’attache osseuse.



Le diagnostic
A l’examen clinique :
- la cheville présente des mouvements anormaux qui définissent la laxité d’origine ligamentaire.
- des douleurs à la mobilisation.
Le traitement
Il consiste à stabiliser la cheville.
- Le traitement médical :
Il est prouvé lorsque l’instabilité de cheville perdure de nombreuses années qu’il apparaît obligatoirement une arthrose au niveau de cette articulation d’où la nécessité d’un traitement précoce.
Le traitement consiste alors en une immobilisation par orthèse suivi d’une rééducation spécialisée proprioceptive permettant une guérison dans quasiment 90% des cas.
En cas de persistance d’instabilité ou de douleurs malgré un traitement bien conduit, un bilan complémentaire peut être proposé.
Les examens complémentaires
Ils permettent de mettre en évidence la laxité, de rechercher des lésions associées et de faire un bilan ligamentaire précis.
-Des radiographies standard du pied de profil et en charge.
–Une échographie
–Un arthroscanner est effectué essentiellement pour faire un bilan du cartilage en cas de douleurs associées. Il permet aussi la mise en évidence des déchirures ligamentaires.
-Dans certains cas, une I.R.M. peut être prescrite lorsque les lésions sont difficilement appréciables en particulier sur les parties molles (tendons et ligaments) sur les examens précédents.
Lors de la mise en évidence de lésions ligamentaires associées à une persistance de la symptomatologie, il peut être discuté d’une intervention chirurgicale.
- Le traitement chirurgical :
La ligamentoplastie qui consiste à réparer par différents moyens un ou plusieurs ligaments peut alors être recommandée.
Il existe deux grands types d’interventions :
– la rétention ligamentaire lorsque le faisceau est désinséré avec parfois arrachement d’un renfort périosté ou du réticulanum. Le principe de la rétention ligamentaire consiste en une réinsertion du ligament talo-fibulaire antérieur au niveau de la fibula avec une plastie de renforcement.
– la ligamentoplastie anatomique lorsque qu’il existe une rupture d’un ou deux faisceaux. Elle nécessite un greffon. On réalise un prélèvement du gracilis au niveau du genou pour être transposé et remplacer le système ligamentaire lésé : les faisceaux talo-fibulaire antérieur et calcanéo fibulaire.
Ces deux interventions se déroulent sous arthroscopie ou en mini invasive et en hospitalisation ambulatoire.
Les suites opératoires
- La reprise de la marche est immédiate sous couvert d’une attelle qui doit être conservée un mois.
- La rééducation est débutée au bout de 15 à 30 jours.
- En fonction de votre activité professionnelle un retour au travail est envisageable après un à deux mois.
- La récupération demande un délai de six mois avant d’envisager la reprise des activités sportives en charge.
Les risques
-
Le risque infectieux il est faible compte-tenu du caractère mini invasif de l’intervention.
-
Le risque de phlébite pour lequel une anticoagulation est mise en route pendant les premiers jours postopératoires.
-
Le risque d’atteinte d’une branche nerveuse sensitive.
