La maladie de Haglund
De quoi s’agit-il ?
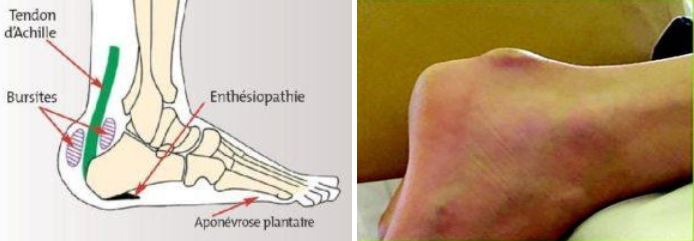
Il s’agit d’une malformation de l’os du talon qui est « haut, pointu, saillant en haut et en arrière » ce qui entraîne une inflammation du tendon d’Achille à son contact.
Sur le plan anatomique cela se traduit par une excroissance anormale douloureuse sur la tubérosité postérieure du calcanéus (os du talon) sur lequel s’insère le tendon d’Achille.

Les causes
La maladie de haglund serait la conséquence d’un conflit pied – chaussure lié à cette déformation morphologique de la tubérosité postéro supérieure du calcanéus.
Les causes sont essentiellement :
– les chaussures avec contrefort rigide.
– Un pied creux (accentuation de la concavité de la voûte plantaire) qui en projetant plus en arrière la partie postérieure de l’os, augmente le frottement entre l’os et le tendon d’Achille générateur d’inflammation.

Le diagnostic
Le conflit entre la partie postérieure de l’os et la chaussure peut entraîner :
- Une rougeur et une inflammation voire une bursite.
- Une douleur intense, véritablement osseuse qui remonte le long du tendon d’Achille.
Dans une grande majorité des cas, le tendon souffre directement au niveau de la zone de contact sur l’os soit il s’agit d’une atteinte mécanique ou tendinose soit indirectement au niveau des structures qui l’entourent et il s’agit d’une atteinte inflammatoire ou para-ténonite.
Des examens complémentaires sont nécessaires.
- Les radiographies de profil en charge pour évaluer l’importance de la déformation postérieure de l’os et évaluer la position plus ou moins verticale de l’os.
- L’échographie et éventuellement une IRM pour préciser le diagnostic et écarter d’autres pathologies et orienter le traitement et le type d’intervention.
Le traitement
Le traitement initial est médical.
Il peut soulager la douleur ou « talalgie postérieure » et ainsi diminuer l’inflammation par :
- La confection de semelles orthopédiques avec une ré-horizontalisation du calcanéus
- Le port de chaussures plus souples et moins serrées.
- La prise d’anti-inflammatoires non stéroïdiens (AINS).
- La rééducation : Des étirements et des massages transverses profonds au niveau du tendon.
Traitement Chirurgical
En cas d’inefficacité du traitement médical, une prise en charge chirurgicale s’impose.
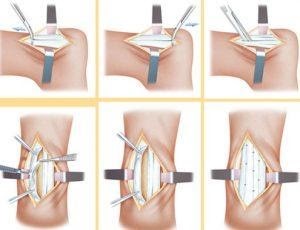
Le traitement chirurgical consiste à supprimer l’excroissance osseuse responsable du confit et à réaliser éventuellement dans le même temps un geste direct sur le tendon ou peignage si celui-ci est très atteint. Cette résection osseuse peut se faire par :
Une incision classique :
Par la technique mini-invasive percutanée :
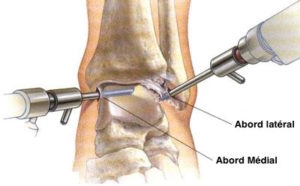
Les incisions sont punctiformes : deux incisions minimes (voie d’abord postéro-latérale unique le plus souvent et si nécessaire postéro-médiale).
Un instrument appelé rugine est introduit pour créer l’espace de travail nécessaire pour réduire les risques de lésions des parties molles lors du passage de la fraise miniaturisée.
Le fraisage de l’os calcanéum est réalisé sous contrôle radiologique afin de guider le geste et évaluer la quantité d’os à retirer. Les débris sont ensuite nettoyés.
Ce geste chirurgical peut être associé à des injections de concentrés plaquettaires PRP qui favorisent la cicatrisation du tendon.
En cas de lésions associées de l’insertion du tendon d’Achille, des gestes supplémentaires sur le tendon (Peignage, désinsertion reconstruction de l’insertion du tendon) peuvent nécessiter un abord plus classique (à ciel ouvert).
En cas de pied creux important une ostéotomie calcanéenne peut être réalisée .elle sera maintenue par du matériel d’ostéosynthèse.
L’anesthésie dans la grande majorité est loco-régionale qui n’endort que le pied et la jambe.
L’hospitalisation est en ambulatoire.
Les résultats de l’intervention : la chirurgie permet de traiter efficacement la gêne et les douleurs présentes dans la maladie de Haglund . Le taux de bons et très bons résultats est compris entre 80% et 95%.
En cas de pied creux important une ostéotomie calcanéenne peut être réalisée. Elle sera maintenue par du matériel d’ostéosynthèse.
Les suites opératoires
Elles dépendent du type de chirurgie qui a été réalisé.
Le port d’une orthèse de marche amovible pendant 4 à 6 semaines est obligatoire pour protéger le tendon. l ’appui est autorisé d’emblée sous couvert de béquilles .le sevrage des béquilles se fait habituellement sous 15 jours à la disparition des douleurs .
En cas d’ostéotomie calcanéenne l’immobilisation rigide sans appui est obligatoire durant 6 semaines.
Un traitement anticoagulant pour prévenir le risque de phlébite sera prescrit ainsi que des soins infirmiers pour changer le pansement tous les 3 jours
Un traitement antalgique. Les premiers jours il sera important de le respecter sans attendre la survenue de douleurs, de ménager des périodes de repos avec le pied surélevé et de réaliser des séances de glaçage pour limiter l’œdème et les douleurs .
Un contrôle post-opératoire est prévu à 1 mois et 1/2, 2 mois puis à 4 mois et 6 mois.
La rééducation
Après l’immobilisation, la rééducation est essentielle pour obtenir un bon résultat, un protocole ainsi qu’une ordonnance sont remis après l’opération pour le kinésithérapeute.
Elle démarre à l’ablation de l’orthèse et/ ou l’autorisation de reprise d’appui. 3 à 5 séances par semaine seront nécessaires.
L’objectif de la rééducation est de récupérer les amplitudes articulaires de la cheville, la force musculaire, de rééduquer le schéma de marche, de prévenir les adhérences cicatricielles et de lutter contre l’œdème.
L’arrêt de travail
La reprise des activités est fonction du type d’intervention et de l’ activité professionnelle. La durée varie de 5 à 8 semaines pour un travail sédentaire à 3-4 mois pour un travail plus physique et peut être prolongée à 6 mois en cas de chirurgie complexe.
La conduite est autorisée entre la 4ième et la 10ième semaine selon le type d’intervention .
Les activités sportives
La reprise doit se faire avec l’autorisation du chirurgien. La Natation peut être autorisée dès la cicatrisation au bout d’un mois. Le vélo , la marche courte en terrain lisse avec prudence peuvent aussi débuter à 1 mois .
Les sports d’impulsion sont autorisés après 6 mois voire 12 mois.
Les risques
Comme toute chirurgie, il existe des risques. Ils sont rares mais peuvent survenir.
L’infection est très rare dans cette chirurgie mini-invasive. Sa survenue peut nécessiter une nouvelle intervention et la prise d’antibiotiques.
L’hématome, qui se résorbe en règle générale tout seul, peut exceptionnellement nécessiter une évacuation chirurgicale.
La phlébite peut survenir malgré un traitement anticoagulant, la reprise immédiate de la marche et la mise en place d’une bande de contention. Les voyages en avion long-courrier sont contre-indiqués pendant 8 semaines minimum.
Les troubles de la cicatrisation par simple retard ou désunion.
Les risques liés au tabac : au niveau de la cicatrisation, il est recommandé d’arrêter de fumer complètement avant de se faire opérer.
Il existe des risques plus spécifiques à cette intervention.
Le nerf sural peut être irrité au contact de la fraise lors de la chirurgie. Cette complication exceptionnelle peut être responsable de troubles de la sensibilité du pied. Ceux-ci s’estompent habituellement dans un délai variable et restent, dans l’ensemble , peu gênants.
Le tendon d’Achille peut être lésé ou érodé au contact de la fraise. Des douleurs du tendon peuvent alors persister plusieurs mois.
La rupture ou désinsertion du tendon calcanéen. La réduction trop importante de volume osseux du calcanéus peut fragiliser ainsi la zone d’ancrage du tendon
L’enraidissement de la cheville /orteil particulièrement en flexion dorsale peut s’installer. La rééducation est indispensable pour permettre la récupération complète d’une marche normale dans les meilleurs délais.
L’algodystrophie. Des réactions inflammatoires post-opératoires peuvent occasionner des douleurs exacerbées, plus importantes et persistantes. Cette complication, bien que rare, reste longue à guérir et nécessite des traitements spécifiques.
Dans le cadre des ostéotomies du calcanéus associées : des complications osseuses, Le débricolage du matériel, un cal vicieux, gêne du matériel et ablation nécessaire. Des retards de consolidation ou pseudarthroses (absence de consolidation) assez rares elles seront réopérées si elles sont douloureuses.
