Les lésions du lisfranc
De quoi s’agit-il ?
Il s’agit d’une arthrose du médio-pied. Témoin du vieillissement des articulations, elle peut avoir été favorisée par des traumatismes (surtout entorse ou luxation).
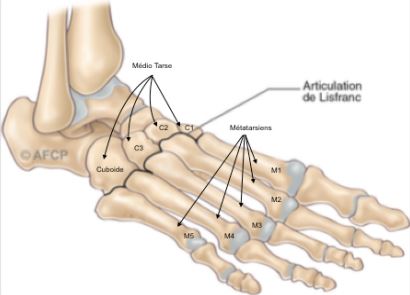

Le diagnostic
La mobilité de ces articulations est faible, elles ont surtout un rôle d’amortissement et d’adaptation aux surfaces irrégulières. L’arthrose de l’interligne de Lisfranc se manifeste par des douleurs à la marche surtout en terrain accidenté et une augmentation du volume au niveau de l’interligne donnant une impression de bosse.
La confirmation des lésions est apportée par les examens complémentaires :
La radiographie simple dans les cas déjà évolués
Le scanner, l’IRM ou la scintigraphie dans les lésions moins évoluées ; ces examens permettront aussi de juger de l’étendue des lésions.
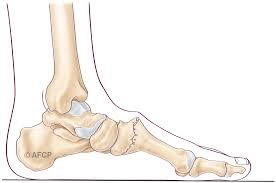
Le traitement
Le traitement médical
Il consiste au port de semelles orthopédiques avec une hémi coupole de soutien de la voûte plantaire quand elles peuvent être supportées.
Le traitement chirurgical
Si l’arthrose n’est gênante que du fait d’une bosse limitée, il est possible d’effectuer une résection limitée qui ne soigne pas l’arthrose mais qui peut faciliter le chaussage ou supprimer une douleur bien localisée.
L’arthrodèse : C’est la technique la plus utilisée. Il s’agit d’un blocage définitif partiel ou total de l’interligne de Lisfranc en fonction de l’étendue de l’atteinte.. L’ arthrodèse consiste à la suppression de l’articulation après ablation du cartilage et avivement osseux. La mise en place de matériel orthopédique permet de stabiliser l’arthrodèse et facilite la consolidation.
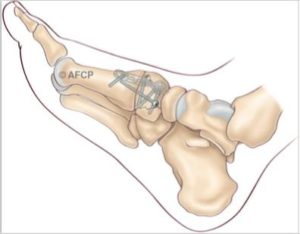
La technique chirurgicale percutanée peut être utilisée. Dans certains cas d’arthrodèse ou de résection isolée d’ostéophytes. La chirurgie percutanée consiste à intervenir sur l’articulation par des incisions de seulement quelques millimètres.
- Dans certains cas, une résection des ostéophytes dorsaux ou d’un coin de base du métatarsien concerné par la zone arthrosique peut être réalisée.
- Des gestes associés sont parfois utilisés tels que des ostéotomies distales des métatarsiens, des allongements tendineux…
L’anesthésie est loco-régionale .
L’incision le plus souvent fait environ 10 cm, et est localisée sur la partie dorsale ou médiale (=interne) du dos du pied. Cette incision permettra sous contrôle de la vue la réalisation de l’arthrodèse ou d’une décompression articulaire.
L’hospitalisation se fera en général en ambulatoire.
Les suites opératoires
Obligation de porter une immobilisation pendant deux mois avec une mise en décharge.
Un traitement antalgique .La douleur peut être liée à l’hématome, le gonflement du pied, une irritation d’un nerf sous cutané́, cette douleur sera combattue par le protocole d’anesthésie et les médicaments postopératoires.
Un traitement anticoagulant pour la prévention des phlébites.
L’œdème post opératoire est habituel en chirurgie du pied, et n’est pas une complication. Il sera indispensable d’observer des périodes de repos avec surélévation du membre inférieur. Il disparaîtra progressivement à la remise en charge.
La rééducation : des séances de rééducation sont prescrites au kinésithérapeute selon un protocole qui tient compte de la technique chirurgicale: appui autorisé ou non, mobilisation de la cheville et des orteils. Des semelles orthopédiques peuvent être prescrites secondairement.
Les risques
L’infection : Malgré toutes les précautions de désinfection et de préparation cutanée nécessitant souvent la mise en place d’un traitement antibiotique, parfois des réinterventions chirurgicales et pouvant être à l’origine de séquelles douloureuses ou fonctionnelles.
La pseudarthrose, absence de consolidation ou la mauvaise qualité de la consolidation qui va parfois entraîner une reprise chirurgicale.
Une mauvaise cicatrisation cutanée parfois favorisée par une pathologie générale telle le diabète.
La phlébite malgré un traitement anticoagulant.
Le démontage ou rupture du matériel.
L’algodystrophie De façon aléatoire et imprévisible, après toute prise en charge médicale et/ou chirurgicale, des phénomènes douloureux peuvent persister et/ou se renforcer. Parfois des douleurs différentes peuvent survenir. Ces phénomènes douloureux peuvent s’installer dans le temps sous la forme d’un syndrome douloureux régional complexe (anciennement algodystrophie): ce syndrome peut évoluer sur de nombreux mois (en moyenne 18 à 24 mois selon les études), et laisser parfois persister des séquelles trophiques ou articulaires définitives.
Le tabac est un facteur de risque important pour la chirurgie du pied et de la cheville, favorisant notamment les troubles cicatriciels, les infections et les complications thrombo-emboliques, ainsi que des problèmes de consolidation osseuse. L’arrêt complet du tabac est recommandé pendant au moins 6 semaines avant l’intervention et 6 semaines après l’intervention.
